Fungokiller spray reprezintă o soluție eficientă pentru cei care doresc să se protejeze împotriva infecțiilor fungice ale unghiilor, o problemă des întâlnită în medii umede și umede. Conform producătorului, acest produs a fost special conceput pentru a oferi protecție maximă împotriva infecțiilor fungice, având proprietăți antifungice puternice și fiind ideal pentru persoanele active ce frecventează săli de sport, piscine sau dușuri comune. Se subliniază importanța prevenirii, Fungokiller spray fiind un aliat de nădejde în lupta împotriva acestor infecții, cu mulți utilizatori care au observat o îmbunătățire semnificativă în starea unghiilor afectate.
Deși nu este disponibil în farmacii, Fungokiller poate fi achiziționat direct de pe site-ul producătorului, unde pot fi găsite și promoții avantajoase. Acest lucru îi facilitează pe cei interesați să cumperi Fungokiller în România, având acces la informații detaliate despre produs, inclusiv Fungokiller spray pareri, pret și modalități de comandă. Este important de menționat că, pentru a obține cele mai bune rezultate, utilizarea regulată a spray-ului este esențială, conform indicațiilor de pe prospect.
Fungokiller spray, ingrediente, compoziţie, cum se aplica, cum functioneazã, efecte secundare, prospect
 Fungokiller spray se aplică direct pe unghiile afectate de ciuperca, având o formulă specială ce vizează eliminarea infecțiilor fungice ale unghiilor. Deși ingredientele specifice nu sunt listate detaliat, producătorul asigură că acestea au fost alese cu grijă pentru eficacitatea lor împotriva ciupercii unghiilor, oferind o soluție eficientă și naturală.
Fungokiller spray se aplică direct pe unghiile afectate de ciuperca, având o formulă specială ce vizează eliminarea infecțiilor fungice ale unghiilor. Deși ingredientele specifice nu sunt listate detaliat, producătorul asigură că acestea au fost alese cu grijă pentru eficacitatea lor împotriva ciupercii unghiilor, oferind o soluție eficientă și naturală.
Printre ingredientele menționate se numără:
- Extractul de Aloe Vera, cunoscut pentru proprietățile sale hidratante și calmante, care ajută la reducerea inflamației
- Uleiul de arbore de ceai, un puternic antifungic natural, eficient în combaterea infecțiilor fungice ale unghiilor și ciuperca unghiilor.
- Alcoolul etilic este inclus pentru a ajuta la uscarea rapidă a produsului pe piele și la eliminarea mediilor umede favorabile dezvoltării ciupercilor, demonstrând astfel proprietăți antifungice și de prevenire.
Potrivit producătorului, Fungokiller ar trebui să ofere protecție îndelungată împotriva reapariției infecțiilor, dacă este utilizat conform instrucțiunilor. Este recomandată aplicarea regulată, în special în zonele între degete, pentru a preveni dezvoltarea ciupercii.
Deși efecte secundare nu sunt specificate, este esențial ca utilizatorii să urmeze indicațiile de pe prospect și să înceteze utilizarea în cazul apariției oricăror reacții adverse, respectând astfel recomandările pentru o utilizare sigură și eficace în lupta împotriva infecțiilor fungice ale unghiilor.
Fungokiller pareri, forum, comentarii
Pe diverse forumuri și în secțiunile de comentarii ale site-urilor de specialitate, utilizatorii Fungokiller își exprimă opiniile și experiențele cu acest produs, Fungokiller fiind un spray apreciat pentru eficacitatea sa în prevenirea și combaterea infecțiile fungice ale unghiilor. Majoritatea recenziilor sunt pozitive, mulți subliniind eficacitatea spray-ului, care conține ulei de arbore de ceai, cunoscut pentru proprietățile sale antibacteriene și antiinflamatorii, în prevenirea și combaterea ciupercii unghiilor. Utilizatorii apreciază în special ușurința de aplicare și faptul că produsul este rapid absorbit, neafectând activitățile zilnice.
Deși există și câteva păreri mai puțin favorabile, legate în principal de nevoia de utilizare regulată pentru a observa rezultate semnificative, sentimentul general este unul de mulțumire, cu pareri reale ale utilizatorilor care reflectă diverse experiențe.
Este important de menționat că experiențele pot varia de la o persoană la alta, eficacitatea produsului putând fi influențată de factori individuali, cum ar fi gradul de infecție sau specificul mediului în care utilizatorul se află frecvent. Această varietate de experiențe subliniază importanța unei abordări personalizate în tratamentul infecțiilor fungice ale unghiilor.
Fungokiller preț, cat costa
 Deși prețul exact al Fungokiller spray nu este menționat, producătorul oferă adesea promoții atractive, ce pot include reduceri semnificative sau pachete avantajoase. Pentru informații actualizate privind costul și ofertele disponibile, este recomandat să vizitați direct site-ul oficial al producătorului. Acolo, potențialii cumpărători pot găsi nu doar detalii legate de preț, ci și informații suplimentare despre produs, inclusiv instrucțiuni de utilizare și recomandări.
Deși prețul exact al Fungokiller spray nu este menționat, producătorul oferă adesea promoții atractive, ce pot include reduceri semnificative sau pachete avantajoase. Pentru informații actualizate privind costul și ofertele disponibile, este recomandat să vizitați direct site-ul oficial al producătorului. Acolo, potențialii cumpărători pot găsi nu doar detalii legate de preț, ci și informații suplimentare despre produs, inclusiv instrucțiuni de utilizare și recomandări.
Fungokiller de unde să cumperi, farmacie
Deși mulți ar putea căuta Fungokiller în farmacii, este esențial să știți că acest supliment nu este disponibil în lanțurile farmaceutice tradiționale. Producătorul a ales să distribuie produsul exclusiv prin canalele proprii pentru a asigura autenticitatea și calitatea acestuia. Această decizie ajută la evitarea contrafacerilor și garantează că primiți produsul original, direct de la sursă.
Pentru achiziționarea Fungokiller, cel mai sigur mod este accesarea site-ului oficial al producătorului. Acolo, veți găsi informații detaliate despre produs, inclusiv instrucțiuni de utilizare, beneficii și promoții actuale.
Fungokiller comanda, Dr. Max, amazon – România
 Chiar dacă Fungokiller nu este disponibil în farmacii, există alternative pentru achiziționarea acestuia în România. Pe lângă site-ul oficial al producătorului, produsul poate fi găsit și pe platforme online renumite, cum ar fi Dr. Max sau Amazon. Acest lucru oferă flexibilitate și comoditate în procesul de cumpărare, permițând clienților să aleagă opțiunea care li se potrivește cel mai bine.
Chiar dacă Fungokiller nu este disponibil în farmacii, există alternative pentru achiziționarea acestuia în România. Pe lângă site-ul oficial al producătorului, produsul poate fi găsit și pe platforme online renumite, cum ar fi Dr. Max sau Amazon. Acest lucru oferă flexibilitate și comoditate în procesul de cumpărare, permițând clienților să aleagă opțiunea care li se potrivește cel mai bine.
Intrebari si raspunsuri frecvente:
- Ce compozitie are Fungokiller?
Compoziția exactă a Fungokiller nu este detaliată pe larg în informațiile publice disponibile, însă se știe că formula a fost special concepută pentru a combate eficient ciuperca unghiilor. Ingredientele sunt selectate cu grijă pentru a oferi protecție maximă împotriva infecția fungică, fiind ideale pentru persoanele care doresc să își mențină unghiile sănătoase și protejate.
- De unde pot sa cumpar?
Fungokiller poate fi achiziționat direct de pe site-ul oficial al producătorului, aceasta fiind cea mai sigură și recomandată metodă pentru a obține produsul autentic.
- Ce beneficii are Fungokiller?
Fungokiller este conceput pentru a oferi protecție eficientă împotriva ciupercii unghiilor, o problemă frecventă în medii umede. Utilizarea regulată a acestui produs ajută la prevenirea infecțiilor fungice, menținând unghiile sănătoase și protejate.



 Pe site-ul oficial al producătorului sunt prezentate informații amănunțite despre picăturile Nemanex, subliniindu-se o formulă care se bazează pe ingrediente naturale active, cunoscute pentru proprietățile lor antibacteriene și antiparazitare.
Pe site-ul oficial al producătorului sunt prezentate informații amănunțite despre picăturile Nemanex, subliniindu-se o formulă care se bazează pe ingrediente naturale active, cunoscute pentru proprietățile lor antibacteriene și antiparazitare. Pentru o înțelegere mai profundă a performanței Nemanex, merită să explorați spectrul de impresii și evaluări recente ale consumatorilor pe forumurile dedicate Nemanex 2024. Numeroși utilizatori și-au împărtășit feedback-ul, contribuind astfel la o bază de date valoroasă de experiențe personale. Majoritatea acestor mărturii subliniază modul în care Nemanex a influențat pozitiv lupta împotriva infecțiilor parazitare, evidențiind îmbunătățirea sănătății. Rapoartele comune vorbesc despre ameliorarea semnificativă a simptomelor și despre beneficiile compoziției naturale a produsului, făcându-l o opțiune preferată față de alte alternative de pe piață. Aceste recenzii colective oferă informații valoroase pentru cei care caută un produs anti-parazit eficient.
Pentru o înțelegere mai profundă a performanței Nemanex, merită să explorați spectrul de impresii și evaluări recente ale consumatorilor pe forumurile dedicate Nemanex 2024. Numeroși utilizatori și-au împărtășit feedback-ul, contribuind astfel la o bază de date valoroasă de experiențe personale. Majoritatea acestor mărturii subliniază modul în care Nemanex a influențat pozitiv lupta împotriva infecțiilor parazitare, evidențiind îmbunătățirea sănătății. Rapoartele comune vorbesc despre ameliorarea semnificativă a simptomelor și despre beneficiile compoziției naturale a produsului, făcându-l o opțiune preferată față de alte alternative de pe piață. Aceste recenzii colective oferă informații valoroase pentru cei care caută un produs anti-parazit eficient. Pentru cei care doresc să știe de unde pot achiziționa Nemanex în România, este important de menționat că termenii de căutare precum „Nemanex farmacie” nu sunt aplicabili. Creatorul produsului sfătuiește să nu se apeleze la expresii ca „Nemanex Dr. Max”, „Nemanex Catena” sau „Nemanex Farmacia Tei” atunci când îl căutați online, deoarece suplimentul este disponibil doar pe pagina web oficială.
Pentru cei care doresc să știe de unde pot achiziționa Nemanex în România, este important de menționat că termenii de căutare precum „Nemanex farmacie” nu sunt aplicabili. Creatorul produsului sfătuiește să nu se apeleze la expresii ca „Nemanex Dr. Max”, „Nemanex Catena” sau „Nemanex Farmacia Tei” atunci când îl căutați online, deoarece suplimentul este disponibil doar pe pagina web oficială.
 Se înțelege că dificultățile auditive, precum tinitusul sau percepția neplăcută a zgomotelor interne, sunt o provocare pentru multe persoane. Factorii externi și acțiunea nocivă a radicalilor liberi asupra urechilor pot, de asemenea, să deterioreze capacitatea de a auzi.
Se înțelege că dificultățile auditive, precum tinitusul sau percepția neplăcută a zgomotelor interne, sunt o provocare pentru multe persoane. Factorii externi și acțiunea nocivă a radicalilor liberi asupra urechilor pot, de asemenea, să deterioreze capacitatea de a auzi. Multe dintre recenziile actuale ale consumatorilor din 2023, colectate de pe diverse platforme de discuții, evidențiază satisfacția față de eficiența Ottomax+ în menținerea sănătății auditive și în îmbunătățirea auzului. Utilizatorii relatează adesea că, după începerea cu aceste pastile, au observat o ameliorare notabilă a capacității lor de a auzi, precum și o reducere semnificativă a zgomotelor deranjante din urechi. În plus, mulți dintre ei menționează că au reușit să obțină o mai bună calitate a somnului și o stare generală îmbunătățită, aspecte care contribuie la o viață mai confortabilă și mai echilibrată. Aceste testimoniale pozitive subliniază potențialul Ottomax+ și este ingrediente de a aduce beneficii semnificative persoanelor care se confruntă cu provocări legate de auz.
Multe dintre recenziile actuale ale consumatorilor din 2023, colectate de pe diverse platforme de discuții, evidențiază satisfacția față de eficiența Ottomax+ în menținerea sănătății auditive și în îmbunătățirea auzului. Utilizatorii relatează adesea că, după începerea cu aceste pastile, au observat o ameliorare notabilă a capacității lor de a auzi, precum și o reducere semnificativă a zgomotelor deranjante din urechi. În plus, mulți dintre ei menționează că au reușit să obțină o mai bună calitate a somnului și o stare generală îmbunătățită, aspecte care contribuie la o viață mai confortabilă și mai echilibrată. Aceste testimoniale pozitive subliniază potențialul Ottomax+ și este ingrediente de a aduce beneficii semnificative persoanelor care se confruntă cu provocări legate de auz. Cel mai sigur loc de unde puteți achiziționa Ottomax+ este direct de pe site-ul oficial al producătorului. După ce ați aflat despre multiplele avantaje ale acestui supliment, este posibil să fiți curioși unde îl puteți găsi pentru cumpărare și dacă este disponibil în farmaciile online cunoscute, precum Catena sau Farmacia Tei. În loc să vă pierdeți timpul căutând produsul pe diverse site-uri de farmacii online sub denumiri precum Ottomax+ farmacie, Ottomax+ Catena sau Ottomax+ Farmacia Tei, vă recomandăm să vă îndreptați direct către sursa principală.
Cel mai sigur loc de unde puteți achiziționa Ottomax+ este direct de pe site-ul oficial al producătorului. După ce ați aflat despre multiplele avantaje ale acestui supliment, este posibil să fiți curioși unde îl puteți găsi pentru cumpărare și dacă este disponibil în farmaciile online cunoscute, precum Catena sau Farmacia Tei. În loc să vă pierdeți timpul căutând produsul pe diverse site-uri de farmacii online sub denumiri precum Ottomax+ farmacie, Ottomax+ Catena sau Ottomax+ Farmacia Tei, vă recomandăm să vă îndreptați direct către sursa principală.
 Toate ingredientele din Oculax ar trebui să fie 100% naturale. Vom explora în detaliu pentru ce este folosit acest produs, cum acționează și cum ar trebui să-l luați. Este important să știți că, conform site-ului producătorului, aceste capsule nu ar trebui să aibă niciun fel de reacții adverse sau contraindicații.
Toate ingredientele din Oculax ar trebui să fie 100% naturale. Vom explora în detaliu pentru ce este folosit acest produs, cum acționează și cum ar trebui să-l luați. Este important să știți că, conform site-ului producătorului, aceste capsule nu ar trebui să aibă niciun fel de reacții adverse sau contraindicații. Pentru a afla cât costă și care este prețul real al produsului Oculax, puteți verifica pe site-ul oficial al produsului. Acolo veți găsi informații despre Oculax prețul și ce preț competitiv este afișat.
Pentru a afla cât costă și care este prețul real al produsului Oculax, puteți verifica pe site-ul oficial al produsului. Acolo veți găsi informații despre Oculax prețul și ce preț competitiv este afișat. Supliment alimentar Oculax în România este disponibil doar și exclusiv pe un singur site, și anume site-ul oficial al producătorului Oculax. Așa că nu căutați fraze precum “Oculax Amazon online” sau nu încercați să-l găsiți pe eBay, deoarece nu-l veți găsi acolo.
Supliment alimentar Oculax în România este disponibil doar și exclusiv pe un singur site, și anume site-ul oficial al producătorului Oculax. Așa că nu căutați fraze precum “Oculax Amazon online” sau nu încercați să-l găsiți pe eBay, deoarece nu-l veți găsi acolo.
 Diaform Plus se prezintă sub formă de capsule destinate să sprijine persoanele cu glicemie fluctuantă, ce poate cauza disconfort și impacte negative asupra sănătății globale. Această misiune este posibilă mulțumită ingredientelor naturale ale Diaform Plus.
Diaform Plus se prezintă sub formă de capsule destinate să sprijine persoanele cu glicemie fluctuantă, ce poate cauza disconfort și impacte negative asupra sănătății globale. Această misiune este posibilă mulțumită ingredientelor naturale ale Diaform Plus. După ce ați aflat despre beneficiile practice ale suplimentului, următorul pas este să vă informați despre costul acestuia.
După ce ați aflat despre beneficiile practice ale suplimentului, următorul pas este să vă informați despre costul acestuia. Deși în România este comun să se plaseze comenzi online prin intermediul platformelor precum Catena, Amazon sau Ebay, este important să știți că pentru Diaform Plus nu este indicat să căutați produsul pe aceste site-uri. Când vine vorba de Diaform Plus, variantele găsite pe Catena sau Amazon s-ar putea să nu fie versiunea autentică a suplimentului.
Deși în România este comun să se plaseze comenzi online prin intermediul platformelor precum Catena, Amazon sau Ebay, este important să știți că pentru Diaform Plus nu este indicat să căutați produsul pe aceste site-uri. Când vine vorba de Diaform Plus, variantele găsite pe Catena sau Amazon s-ar putea să nu fie versiunea autentică a suplimentului.


 Dacă vă interesează unde să achiziționați suplimentul destinat normalizării tensiunii arteriale, trebuie să știți că Ultra Cardiox și produsele sale nu sunt disponibile în farmaciile obișnuite. Producătorul a optat să nu distribuie acest produs prin intermediari farmaceutici.
Dacă vă interesează unde să achiziționați suplimentul destinat normalizării tensiunii arteriale, trebuie să știți că Ultra Cardiox și produsele sale nu sunt disponibile în farmaciile obișnuite. Producătorul a optat să nu distribuie acest produs prin intermediari farmaceutici.
 Relaton este conceput pentru a susține sănătatea auditivă și îmbunătățirea auzului, conform producătorului. Dacă resimțiți un zgomot constant în ureche, acesta ar trebui să se estompeze în timp.
Relaton este conceput pentru a susține sănătatea auditivă și îmbunătățirea auzului, conform producătorului. Dacă resimțiți un zgomot constant în ureche, acesta ar trebui să se estompeze în timp. Prețul pentru Relaton poate fi găsit pe site-ul producătorului. Este important să verificați pagina lor web pentru a obține informații actualizate despre costul acestui produs, care vă poate ajuta să luați o decizie informată cu privire la achiziționarea sa. Așa că nu ezitați să verificați site-ul oficial pentru cele mai recente informații despre preț.
Prețul pentru Relaton poate fi găsit pe site-ul producătorului. Este important să verificați pagina lor web pentru a obține informații actualizate despre costul acestui produs, care vă poate ajuta să luați o decizie informată cu privire la achiziționarea sa. Așa că nu ezitați să verificați site-ul oficial pentru cele mai recente informații despre preț. Relaton poate fi achiziționat de pe site-ul producătorului. De asemenea, puteți lua în considerare căutarea online folosind expresii precum „Relaton pharmacy Tei”, „Relaton Amazon” sau „Relaton eBay”. Cu toate acestea, chiar și această căutare nu va da niciun rezultat. Dacă locuiți în România, ar trebui să vizitați site-ul producătorului Relaton, unde veți găsi toate informațiile de care aveți nevoie despre produs.
Relaton poate fi achiziționat de pe site-ul producătorului. De asemenea, puteți lua în considerare căutarea online folosind expresii precum „Relaton pharmacy Tei”, „Relaton Amazon” sau „Relaton eBay”. Cu toate acestea, chiar și această căutare nu va da niciun rezultat. Dacă locuiți în România, ar trebui să vizitați site-ul producătorului Relaton, unde veți găsi toate informațiile de care aveți nevoie despre produs.
 Crema Fungoxil Forte este formulat cu ingrediente naturale, concepute pentru a oferi rezultate eficiente împotriva infecțiilor fungice ale pielii fără a recurge la substanțe chimice. Această cremă promite să ofere alinare și să atenueze simptomele neplăcute asociate cu această afecțiune. Această infecție fungică poate afecta mulți oameni și sănătatea picioarelor lor. Ea poate să cauzeze roșeață, mâncărime și un miros neplăcut. De asemenea, pielea poate deveni tare și crăpată, ceea ce poate fi extrem de incomod.
Crema Fungoxil Forte este formulat cu ingrediente naturale, concepute pentru a oferi rezultate eficiente împotriva infecțiilor fungice ale pielii fără a recurge la substanțe chimice. Această cremă promite să ofere alinare și să atenueze simptomele neplăcute asociate cu această afecțiune. Această infecție fungică poate afecta mulți oameni și sănătatea picioarelor lor. Ea poate să cauzeze roșeață, mâncărime și un miros neplăcut. De asemenea, pielea poate deveni tare și crăpată, ceea ce poate fi extrem de incomod. Singurul loc de unde puteți cumpăra Fungoxil Forte este site-ul oficial al producătorului. Nu îl vei găsi în farmaciile locale precum farmacia Tei sau platformele online populare. Motivul este simplu: producătorul a ales să vândă acest produs exclusiv prin intermediul site-ului oficial, care este accesibil și în România.
Singurul loc de unde puteți cumpăra Fungoxil Forte este site-ul oficial al producătorului. Nu îl vei găsi în farmaciile locale precum farmacia Tei sau platformele online populare. Motivul este simplu: producătorul a ales să vândă acest produs exclusiv prin intermediul site-ului oficial, care este accesibil și în România.
 Acest supliment conține ingrediente InsuLevel extrase din mediul natural, destinate să echilibreze nivelul de zahăr din sânge și să ajute la menținerea unei glicemii normale. De asemenea, componentele sale naturale sunt concepute să sprijine buna funcționare a pancreasului și să intensifice producția de insulină, oferind în același timp avantaje generale pentru sănătate.
Acest supliment conține ingrediente InsuLevel extrase din mediul natural, destinate să echilibreze nivelul de zahăr din sânge și să ajute la menținerea unei glicemii normale. De asemenea, componentele sale naturale sunt concepute să sprijine buna funcționare a pancreasului și să intensifice producția de insulină, oferind în același timp avantaje generale pentru sănătate.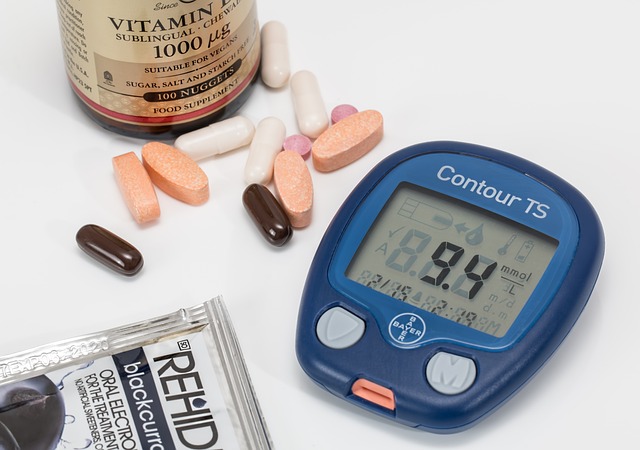 Opiniile exprimate pe forumuri online despre InsuLevel reflectă experiențele pozitive ale utilizatorilor din 2024. Majoritatea recenziilor subliniază eficacitatea acestui supliment în stabilizarea nivelului de zahăr din sânge și controlul simptomelor asociate cu glicemia ridicată. Utilizatorii menționează o îmbunătățire semnificativă în controlul poftei de mâncare și o reducere a senzației de sete excesivă. De asemenea, se observă o creștere a nivelului de energie și un sentiment general de bine. Aceste experiențe ale consumatorilor sugerează o satisfacție generală cu rezultatele obținute prin utilizarea InsuLevel.
Opiniile exprimate pe forumuri online despre InsuLevel reflectă experiențele pozitive ale utilizatorilor din 2024. Majoritatea recenziilor subliniază eficacitatea acestui supliment în stabilizarea nivelului de zahăr din sânge și controlul simptomelor asociate cu glicemia ridicată. Utilizatorii menționează o îmbunătățire semnificativă în controlul poftei de mâncare și o reducere a senzației de sete excesivă. De asemenea, se observă o creștere a nivelului de energie și un sentiment general de bine. Aceste experiențe ale consumatorilor sugerează o satisfacție generală cu rezultatele obținute prin utilizarea InsuLevel. Modalitatea cea mai directă de a procura InsuLevel este prin intermediul paginii web oficiale a producătorului InsuLevel în România.
Modalitatea cea mai directă de a procura InsuLevel este prin intermediul paginii web oficiale a producătorului InsuLevel în România.
 Doamnele vor fi cu siguranță mulțumite când pielea lor va redeveni netedă și luminată ca în trecut. Această loțiune are scopul de a scoate în evidență nuanța naturală a pielii și de a-i conferi un aspect uniform. Creatorii acestei creme au ales ingrediente specifice, care, prin modul lor de acțiune, ar putea diminua ridurile și asigura o hidratare profundă a pielii.
Doamnele vor fi cu siguranță mulțumite când pielea lor va redeveni netedă și luminată ca în trecut. Această loțiune are scopul de a scoate în evidență nuanța naturală a pielii și de a-i conferi un aspect uniform. Creatorii acestei creme au ales ingrediente specifice, care, prin modul lor de acțiune, ar putea diminua ridurile și asigura o hidratare profundă a pielii. Pe forumul Dermo-Pro, puteți găsi o varietate de opinii și recenzii ale utilizatorilor referitoare la produsul lor. Aceste păreri sunt oferite de clienți care au folosit deja crema și doresc să împărtășească experiențele lor pentru a ghida și informa potențialii cumpărători. Multe dintre aceste comentarii se concentrează pe eficacitatea cremei în combaterea semnelor de îmbătrânire, precum și pe capacitatea sa de a stimula producția de colagen. Utilizatorii descriu modul în care crema a contribuit la redarea tinereții pielii lor, diminuând ridurile și îmbunătățind textura acesteia. De asemenea, sunt menționate beneficiile de hidratare și revitalizare a pielii, multe dintre recenzii subliniind efectele pozitive observate după utilizarea cremei Dermo-Pro. Este important de remarcat că aceste păreri reflectă experiențele personale ale utilizatorilor și pot varia de la o persoană la alta. În general, pe forumul Dermo-Pro se poate observa o atitudine pozitivă față de produs, mulți utilizatori încurajându-i pe ceilalți să cumpere Dermo Pro pentru beneficiile sale asupra pielii.
Pe forumul Dermo-Pro, puteți găsi o varietate de opinii și recenzii ale utilizatorilor referitoare la produsul lor. Aceste păreri sunt oferite de clienți care au folosit deja crema și doresc să împărtășească experiențele lor pentru a ghida și informa potențialii cumpărători. Multe dintre aceste comentarii se concentrează pe eficacitatea cremei în combaterea semnelor de îmbătrânire, precum și pe capacitatea sa de a stimula producția de colagen. Utilizatorii descriu modul în care crema a contribuit la redarea tinereții pielii lor, diminuând ridurile și îmbunătățind textura acesteia. De asemenea, sunt menționate beneficiile de hidratare și revitalizare a pielii, multe dintre recenzii subliniind efectele pozitive observate după utilizarea cremei Dermo-Pro. Este important de remarcat că aceste păreri reflectă experiențele personale ale utilizatorilor și pot varia de la o persoană la alta. În general, pe forumul Dermo-Pro se poate observa o atitudine pozitivă față de produs, mulți utilizatori încurajându-i pe ceilalți să cumpere Dermo Pro pentru beneficiile sale asupra pielii. Produsele cosmetice joacă un rol esențial în rutina de îngrijire a pielii fiecărei femei, contribuind la hidratarea acesteia și la furnizarea de colagen. Dacă ești interesată să procuri Dermo-Pro și te întrebi de unde ai putea face acest lucru, ai ajuns unde trebuie. Înainte de a te îndrepta spre farmacii cunoscute precum Dr. Max, Catena sau Farmacia Tei în căutarea Dermo-Pro, este esențial să știi că nu vei găsi acest produs acolo, deoarece producătorul nu îl distribuie prin intermediul acestor lanțuri de farmacii. Așadar, nu există distribuitori autorizați pentru Dermo-Pro în Dr. Max, Catena sau chiar în Farmacia Tei.
Produsele cosmetice joacă un rol esențial în rutina de îngrijire a pielii fiecărei femei, contribuind la hidratarea acesteia și la furnizarea de colagen. Dacă ești interesată să procuri Dermo-Pro și te întrebi de unde ai putea face acest lucru, ai ajuns unde trebuie. Înainte de a te îndrepta spre farmacii cunoscute precum Dr. Max, Catena sau Farmacia Tei în căutarea Dermo-Pro, este esențial să știi că nu vei găsi acest produs acolo, deoarece producătorul nu îl distribuie prin intermediul acestor lanțuri de farmacii. Așadar, nu există distribuitori autorizați pentru Dermo-Pro în Dr. Max, Catena sau chiar în Farmacia Tei.